从7张床位做到中国最大胰腺肿瘤中心之一,他说秘诀就是这8个字!
今天,我们来讲一个科室的“成长故事”。
2010年,3名年轻医生只手撑起了只有7张床位的科室。2020年,年轻医生成长为“大医生”,7张床位也逐渐扩展成横跨两院区的145张床位。
十年之间,从零开始的科室发展为中国目前最大的胰腺肿瘤综合治疗中心之一,从头探索的年轻医生也成长为了科室的“中流砥柱”,临床、科研双丰收,硕果累累。
这个科室就是复旦大学附属肿瘤医院的胰腺外科。十年的飞跃发展到底有何秘诀?且听复旦大学附属肿瘤医院副院长、上海市胰腺肿瘤研究所所长、复旦大学胰腺肿瘤研究所所长虞先濬教授娓娓道来。
饭难吃、脸难看、活难干
复旦大学附属肿瘤医院胰腺外科出身于华山医院普外科,于2010年正式建科。建科之初只有7张床位,而医生团队也不过只3个人而已。

彼时虞先濬教授的老师倪泉兴教授已经退休,建科重担便落在了虞先濬教授身上。而他的“对手”,则是被誉为“癌中之王”的胰腺癌。
10年前,胰腺肿瘤这个学科相对于其他学科来说资源少、患者疗效差、生存期短,治疗难度极高。胰腺外科的手术难度高、风险大,可是患者却长期没有得到生存获益。
曾经,美国国家综合癌症网络(NCCN)指南明确指出:扩大胰腺肿瘤清扫范围,但未给患者带来任何获益。这句话深深刺痛了所有胰腺外科医生。
“有一句话能够很形象地描述这个学科:饭难吃、脸难看、活难干。”虞教授回忆道,“因此,我们一直在思考,如何从理念、策略乃至思维上引领技术创新,真正造福于患者?”
影响世界的“复旦标准”是如何建成的?
“临床为本,科研为魂”是虞先濬教授当时为科室设立的第一个座右铭。
这8个字看似简单,实则暗藏深意:科室决心探寻胰腺肿瘤的本质,基于临床问题出发,开展科研攻关,做出大胆创新,啃下胰腺肿瘤这块“硬骨头”。
“就我个人经历以及学科成长经历来看,外科技术过硬结合先进肿瘤理念,才能破局有望。我们的目标就是:在解剖学的基础上结合生物学行为,科学地对患者进行判断,在不同的胰腺癌分期中找出适合手术的患者,将胰腺外科发扬光大。”虞先濬教授说道。
就胰腺外科手术而言,一台成功的手术有3个关键要素:首先要保证安全性;其次要做得“漂亮”保证根治性;第三步也是最关键的,是保证有效性,这也是使学科发展更上一层楼的一步——患者能够在做完手术后真正得到生存获益。
因此这十年来,团队遵循“安全-根治-有效”的核心思想,对胰腺外科进行了一系列的、持之以恒的创新工作,建立了影响世界的“复旦标准”。例如:
◆ 手术技术创新——提高手术安全性:基于前瞻性随机对照试验,发明“胰肠吻合”新方法——“乳头状残端封闭型”胰肠吻合术。
◆ 清扫范围与器械创新——提高手术根治性:开展针对深部淋巴结的队列研究,得出个体化清扫淋巴结的治疗理念,并纳入诊疗规范与专家共识,指导临床实践。
◆ 手术策略创新——甄别人群,提高手术有效性:基于患者肿瘤标记物,预测手术疗效,筛选手术真正获益人群。
◆ 化疗选择创新——从预测走向个体化干预:通过超声内镜测出的肿瘤弹性应变率,帮助选择个体化化疗方案。
◆ 临床分期创新——改变指南,指导临床决策:基于大样本研究,提出“上海复旦版”胰腺癌分期系统,成功解决欧美十年分歧,发表于国际顶级肿瘤期刊Journal of Clinical Oncology上,并入选“BEST of JCO 2017”。
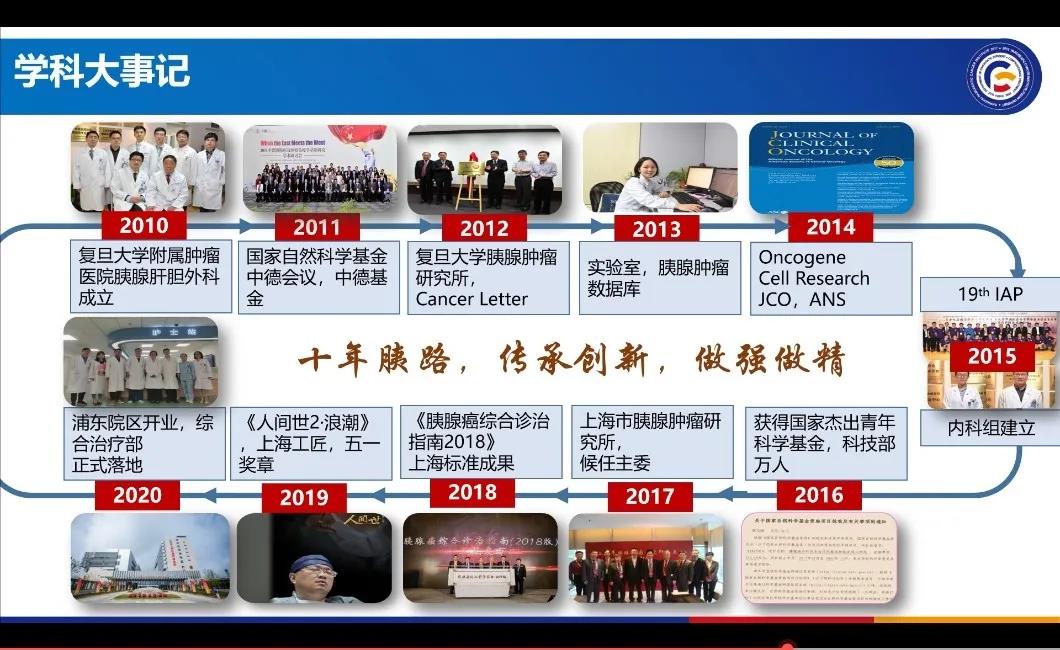
从外科到内科,从开放到微创
目前,复旦大学附属肿瘤医院胰腺外科年门诊量50000人次、年住院量10000人次、年胰腺恶性肿瘤手术量1200次,并且今年有望突破1500例手术量,成为国内临床、科研体量最大的胰腺中心之一。
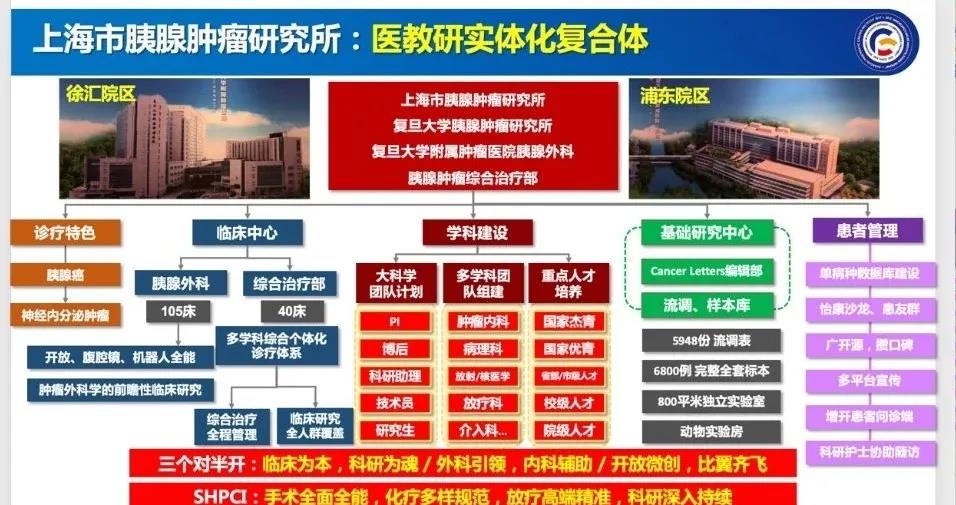
随着化疗有效性的提高和肿瘤综合治疗理念的推广,团队继续遵循学科发展规律,“外科引领内科辅助”,创建胰腺肿瘤综合治疗部,实现按病种实体化深化多学科综合治疗,开启全新的专业化、规范化新征程,真正实现胰腺肿瘤患者的诊疗一体化及全程化管理。
团队也在不断追求外科技术的精益求精,开放与微创手术“比翼齐飞”。同时科室也不断引进人才,从3个年轻医生拓展到“共计27名医生的老中青结合,枝繁叶茂”复合型人才梯队。目前共有胰外1、胰外2、胰外3、胰外4以及胰腺肿瘤综合治疗部,5个团队分工明确,协同并进,真正将科室打造成医教研实体化复合体。
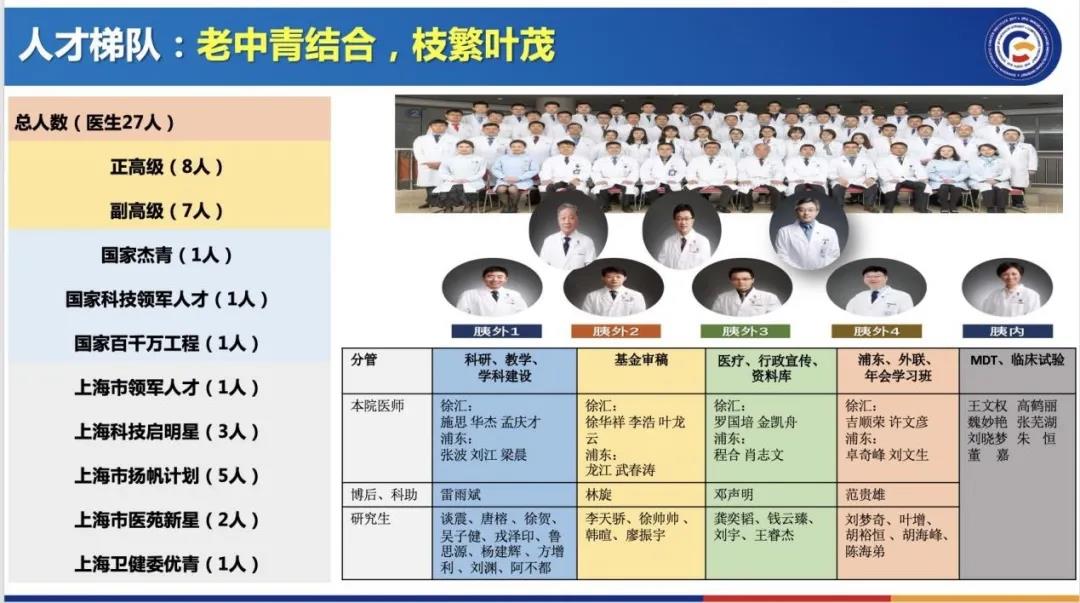
展望未来,科室何去何从?虞先濬教授说出了心中的方向:“我们下一个十年计划就是实现手术全面全能,化疗多样规范,放疗高端精准,科研深入持续的多方面发展成果。”
十年来,复旦大学附属肿瘤医院胰腺外科围绕“临床为本、科研为魂”这8个字,造福了无数患者,旨在于改变所有胰腺癌患者的生存现状。期待在下一个十年,“癌王”胰腺癌不再称王,越来越多的胰腺癌患者能够带“癌”实现长期生存!