从肺腺癌转变为肉瘤样癌,这位晚期肺癌患者到底怎么治?

病理活检一直是临床治疗方案选择的金标准,但是肿瘤异质性是众所周知的恶性肿瘤的重要特征,因此以肿瘤细胞特征来决定诊疗方案是否准确?我们在临床中发现1例在治疗过程中病理发生变化的肺癌患者,现将治疗经过分享如下:
1. 病例基本信息
姓名:某某某 性别:男 年龄:xx岁。
主诉:咳嗽、痰中带血月余。
既往史:个人史,家族史:无特殊,无吸烟史。
查体:T:36.6℃,P:102次/分,R:20次/分,BP:112/69mmHg,神志清,精神可,颈部浅表淋巴结未及肿大,双肺呼吸音粗,未闻及干湿性啰音。心律齐,各瓣膜听诊区未及病理性杂音。腹软,无腹痛腹胀。双下肢无水肿。病理体征未引出。
2. 抽丝剥茧,探寻病因
现病史:患者无明显原因及诱因下出现咳嗽、咳痰,少量白色痰,并出现胸痛并痰中带血丝,量不多,为求进一步诊治就诊于潍坊市中医院。
检查:胸部CT示:右肺上叶后段肺癌并双肺内多发转移瘤、纵隔淋巴结肿大转移,建议结合临床进一步检查,右肺胸膜局限性肥厚。
2019-10-22潍坊市人民医院胸部CT平扫+强化:右肺上叶后段肺癌并双肺内多发转移瘤、纵隔淋巴结肿大转移,建议结合临床进一步检查,右肺胸膜局限性肥厚。
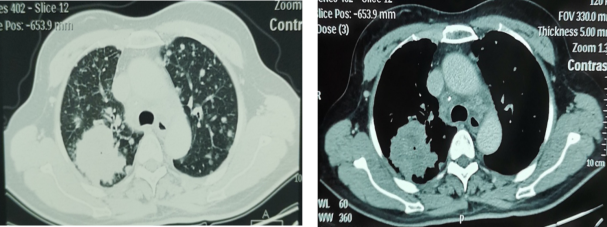
临床诊断:右肺上叶恶性肿瘤(cT4N3M1a,IVA,对肺、淋巴结)。
肝胆胰脾及双肾CT未见异常,左附件囊性占位,建议必要时进一步检查。
颅脑MR平扫+强化:未见异常。
全身骨显像:未见异常。
基因检测:ALK(+),EGFR18、19、20、21(-),KRAS(-),ROS1(-)。
2019-10-23行CT引导下穿刺活检(右肺)病理:低分化癌,结合免疫组化考虑腺癌伴鳞样分化。
3. 临床诊疗方案
结合患者病情及体质状况,于2019-10-27行“多西他赛60mgd1,8+顺铂30mgd1-4”方案化疗。
4. 循序渐进,化疗改靶向,以期有效
辅助检查:2019-11-18行胸部CT评估DP方案疗效,发现病情较前稍有进展。
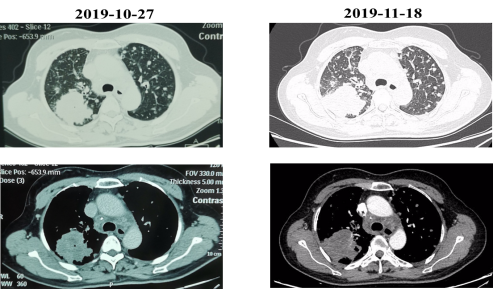
诊疗方案:考虑患者病情进展,结合既往病理活检为低分化腺癌,且伴有ALK阳性突变,故于2019-11-18行“克唑替尼 250mg qd”靶向治疗。
随访:患者出现咳嗽、少痰,间断咯血,多呈鲜血,夜间著,逐渐加重至20ml/日,间断口服“三七粉、云南白药”治疗,效果不显著。
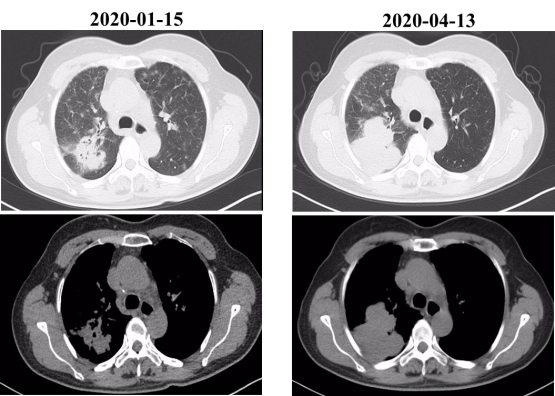
鉴于患者的病情,于2020-04-13复查胸部CT示右肺肿块较前增大,评估疗效疾病进展(PD)。根据临床研究,考虑患者出现克唑替尼的耐药,遂始口服“阿来替尼”靶向治疗。
5. 症状缓解,但是病情进展,何去何从?
患者在改用“阿来替尼”治疗口服3周后咯血较前减轻,为暗红色,约10ml/日。2020-05-11复查胸部CT明显好转,出现右上肺间质病变,给予止血、化痰治疗;结合病情,考虑1月的阿来替尼治疗有效,继续阿来替尼治疗。
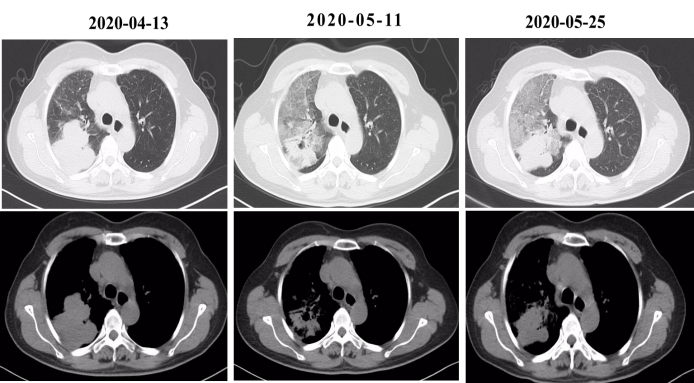
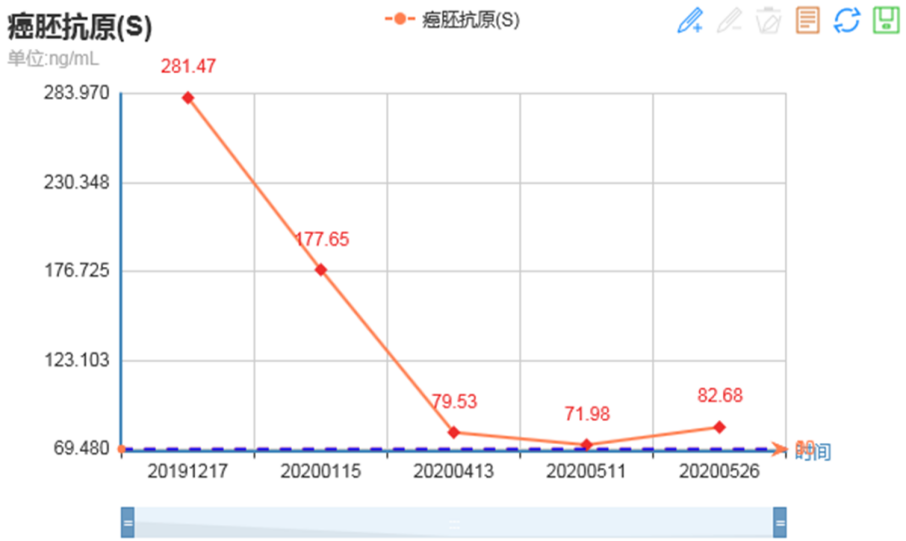
2020-05-25复查胸部CT较前PD,右上肺间质病变加重。2020-05-25颅脑MRI平扫+强化:左侧放射冠区异常信号,右侧顶骨异常信号,考虑转移瘤。2020-05-27全身骨显像:右侧顶骨放射性异常增高,建议进一步检查。
6. 病理是否发生改变?如何确定下一步诊疗方案?
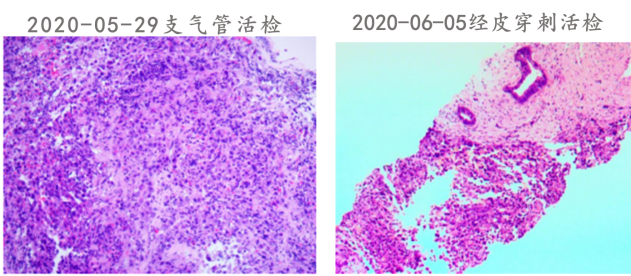
患者病情快速进展,为了进一步明确病情,首先于2020-05-29完善支气管镜检查,病理结果显示(右肺上叶后段)分化极差的恶性肿瘤,结合免疫组化可符合肉瘤样癌。
免疫组化结果(蜡块号:X2006060-0):ALK(弥漫强+)、PD-1(-)、PD-L1(肿瘤细胞弥漫强+,>90%,间质细胞阳性比例不易判断)、CK广(个别+)、CK8/18(少许+)、EMA(-)、CD30(个别+)、CD3(散在+)、LCA(散在+)、CgA(少许+)、TTF-1(-)、CK7(-)、CK5/6(-)、P63(-)、CD56(-)、Syn(-)、Vimentin(+)、CD31(少许+)、CD34(少许+)、Calretinin(-)、Desmin(-)、SMA(-)、MyOD1(-)、Ki-67指数(80%)。
患者的病理检测发生改变,为了进一步明确,于 2020-06-05行经皮下肺穿刺活检,病理示(右肺穿刺)分化差的非小细胞癌,结合免疫组化,部分为浸润性腺癌(约占10%),部分为肉瘤样癌(约占90%),考虑为治疗后改变。
院内病理专家联合临床专家讨论后认为:肉瘤样癌伴随PD-L1高表达。
治疗方案:化疗联合免疫治疗(PD-1抑制剂240mg+卡铂0.4g+培美曲塞二钠 0.8g)。
目前疗效随访中患者出现新发脑转移、脑水肿,原发脑转移灶有所增大,评估病情进展。
嘉宾讨论
本例患者虽然在治疗过程中经历了化疗、克唑替尼、阿来替尼治疗,但是病情进展迅速,后来病理显示低分化腺癌转化成肉瘤样癌,采用化疗联合免疫治疗,其难点在于病理变化的原因是什么?免疫治疗对于肉瘤样肺癌的疗效如何?本期在线嘉宾也各自抒发了精彩的讨论:
1. 病理变化的原因?
肉瘤样癌是肺癌的一种形态,包括巨细胞、梭型等,可以包含腺、鳞成分,一般超过10%即可确诊;一般需要全部手术样本来确诊。本例患者首次诊断低分化腺癌,是否存在鳞样分化,需要借助免疫组化确诊,基因检测也发现ALK阳性;而后期ALK阳性抑制剂疗效不佳,是否患者本身就存在肉瘤样癌?在2次穿刺逐渐体现出肉瘤样癌的“恶性本质”,最后在第3次穿刺时,发现腺癌成分消失,确诊是肉瘤样癌。
而患者的ALK基因检测在前后的检测存在不一致的现象,可能原因有二:一是检测方法的不同,ALK作为融合基因,PCR与二代测序(NGS)检测的结果可能存在差异;二是肿瘤细胞的异质性,尤其是本例患者可能本身就存在肉瘤样、腺癌样、鳞癌样等多种肿瘤细胞的混合。因此患者在ALK治疗中,有效时间比已发表的临床研究中的中位生存时间偏短,也给未来肺癌患者的治疗提供了借鉴。在末次病理组织检测中仍然出现ALK阳性,但是做二次靶向治疗时(阿来替尼),为何没有获得疗效?
2. 靶向治疗的期间,发生咯血其原因是什么?
本例患者在口服靶向治疗药物阿来替尼后,出现间质性肺炎后伴随咯血,其原因是患者本身疾病?还是靶向治疗的副作用?宋勇教授团队结合病情分析认为是疾病本身引起,气管周围发生渗血;诊疗团队在影像科协助下对患者CT资料进行三维重建,发现当患者出现间质性肺炎时,患者的小气管发生堵塞,出现细支气管的渗血。因此,本例患者是因为疾病本身引起的咯血,而非靶向治疗的副作用。
3. 脑部转移灶急速增大是否属于免疫治疗的超进展?
ALK抑制剂在治疗过程中,一般不建议随意放弃,容易引起疾病的进展。专家分析认为,本例患者的脑部转移灶在免疫治疗后出现脑部快速进展,由于在早期的评估存在不完善,而且不能确认是否属于在确诊腺癌后即发生脑转移。患者在5月25日处于可疑脑转移,但尚未明确,在靶向治疗期间缺乏头颅的评估,因此患者是否是在靶向治疗期间出现的脑转移进展?专家一致认为患者在免疫治疗期间出现的脑部转移灶快速进展,尚不能属于超进展定义。
4. 复杂的肉瘤样肺癌,在临床治疗中如何选择?
肿瘤细胞的异质性是肿瘤患者在临床治疗中,疗效不佳的一个主要原因;本例患者在第三次发现病理为肉瘤样癌后,简单解释了ALK靶向治疗效果不佳的原因。但是后续治疗缺乏临床指南,我们首先采用了免疫治疗联合化疗,效果评估提示疗效稳定;同时患者存在脑转移,是否联合脑部放疗?如果患者进展,下一步是否可以联合抗血管生成治疗呢?末次病理检测ALK融合阳性,是否要再次联合应用ALK抑制剂?
在治疗中,患者的病理始终是临床决策的关键依据,因此本例患者是否可以对肺部的组织进行基因测序?或者对脑脊液检测,然后和肺部病理进行对比?
5. 患者的PD-L1仍高表达,是否可以继续免疫治疗?
患者在完成粒子治疗时,取标本做病理示:腺癌伴肉瘤样变,且PD-L1高表达;那么是否需要继续联合免疫治疗?专家分析认为可以考虑四药联合:培美曲塞+卡铂+血管生成抑制剂+PD-L1抑制剂,继续治疗;有机会的话,可以进行脑脊液的基因测序,为进一步方案制定提供依据;另外,可以做局部血管的检查,为后续的血管抑制剂如安罗替尼应用提供依据。
宋勇教授总结认为:首先病理应该是存在肉瘤样变伴随腺癌,属于肿瘤的高度异质性,本例患者证据可能体现在对ALK抑制剂的无进展生存(PFS)较短;其次,粒子治疗期间的病理出现大量坏死,表明免疫治疗可能有效;最后,是否需要获得更多的方案制定依据?如肿瘤组织与脑脊液的多基因测序;而且脑部多发转移,建议联合全脑放疗,因为此时脑部的转移灶可能是对生命影响的最重要因素,多药联合也需要注意不良反应。