肝癌肝移植术后2次转移 3次复发 还能活12年
众所周知,肝细胞癌(HCC)的预后通常不乐观,许多人都闻“肝癌”色变。甚至接受了肝移植术后,HCC的复发依旧无法阻挡。
HCC最常见的复发部位是肝、肺、骨和肾上腺,同时也有许多肝移植术后多次复发的病例被报道。复发患者的预后较差,有研究显示中位生存期为9-19个月不等。
而在近期,日本学者在World Journal of Surgical Oncology发表了一个47岁的肝移植术后HCC患者的案例:该患者术后肿瘤转移至咽部以及颈部淋巴结,后续在移植肝中经历了3次复发。经过严格的定期监测、精准治疗以及疾病管理,该患者在首次转移后存活了12年零10个月,实现了只需口服药物的无瘤生存。
看到这里,你是不是既惊讶又好奇:如何在早期识别患者的复发转移?该病人的诊疗过程有哪些可学之处?有哪些潜在的问题?医学界特邀复旦大学附属中山医院肝肿瘤外科杨欣荣医生为大家剖析该病例。
肝病已达终末期,肝移植成唯一之解
患者情况
47,男。
2004.6 患者接受了经肝动脉化疗栓塞术(TACE) 治疗,治疗后达到部分缓解(PR)。
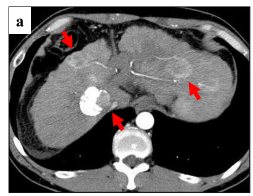
图1. 肝移植术前,患者腹部CT显示肝硬化,并伴有三个直径分别为20、25和28mm的富血供结节。符合米兰标准。
2004.11 病情持续恶化,患者终末期肝病模型(MELD)评分11分,伴随肝硬化相关的乙肝病毒(HBV)感染,肿瘤符合米兰标准。患者于该月行活体肝移植术。
杨欣荣医生点评
2020中国临床肿瘤学会(CSCO)原发性肝癌诊疗指南对肝移植术的移植标准Ⅰ级专家推荐标准为米兰标准。米兰标准定义为:单个肿瘤直径不超过5cm,或多发的肿瘤数目不超过3个且最大直径不超过3cm;没有大血管侵犯,也没有淋巴结或肝外转移。可以说,米兰标准是目前执行最为严格的标准。
我国目前的肝癌肝移植术标准有:上海复旦标准、杭州标准、华西标准和三亚共识等,各个标准对于有无大血管侵犯、淋巴结转移及肝外转移的要求都比较一致,但是对于肿瘤大小和数目的要求不尽相同,还有些标准同时整合了甲胎蛋白(AFP)、病理学检查分级等肿瘤生物学行为标志物作为评价指标。比如上海复旦标准,适当放宽肿瘤大小限制,单个肿瘤直径不超过9cm,较多发的肿瘤最大直径不超过5cm。这些国内标准均不同程度地扩大了肝癌肝移植的适用范围,可使更多的肝癌患者因肝移植手术受益,大大提高肝癌患者的总生存。
术前肿瘤标志物水平检测结果:AFP, 5 ng/ml;脱-&γ;-异常凝血酶原(DCP),327 mAU/ml。患者肝移植术后74天出院。患者在肝移植术中接受了10 mg/m2的表柔比星治疗,但未接受术后辅助化疗。
杨欣荣医生点评
肝癌患者行肝移植手术术后会接受免疫抑制剂治疗,因为患者术后会有一定肿瘤复发或转移的风险。虽然该患者属于米兰标准之内,但术后仍有一定转移或复发的风险,需要密切地进行随访观察,同时也可以考虑针对性地进行术后辅助治疗来预防复发。
目前肝癌肝移植术后的辅助治疗虽然尚未规范,但随着肝癌治疗迈入精准治疗时代,临床医生应该通过对患者的肿瘤进行基因测序、构建患者来源的移植瘤(PDX)模型等来挑选适合患者的个体化辅助用药方案。
对于超过米兰标准的肝癌肝移植患者,由于其复发风险相对要更高,因此更需要及时、精准、规范地进行术后辅助治疗,同时要加强术后密切随访,才能降低术后复发风险,延长总体生存期。
术后随访:出院后,患者接受每月一次的AFP以及DCP水平检查、每三周一次的常规腹部超声检查,以及术后第1、3、6、12个月进行一次腹部CT检查。后续随访每6个月一次。患者使用拉米夫定来控制HBV感染。
杨欣荣医生点评
肝癌肝移植术的术后随访非常重要,临床医生只有对患者的病情进行严密监测,才能及时发现复发或转移,并对其进行治疗,提高肝移植的疗效。
肝移植术后,复发转移
2006.9 HCC首次转移咽部:患者就诊,主诉吞咽不适。医生在该患者的下咽发现带蒂息肉,活检结果提示HCC转移。后续的颈椎部CT以及PET-CT显示带蒂息肉位于会厌右侧。
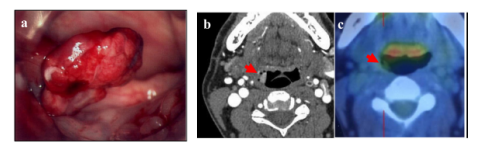
图4.从左到右分别为:带蒂息肉转移灶肉眼观察;CT结果;PET-CT结果
2006.10 患者进行了咽部息肉切除术。免疫组化染色发现肿瘤细胞的肝细胞特异性抗原(Hep Par-1)染色阳性,考虑为HCC转移。随后患者被给予口服替加氟(FT)/吉美嘧啶(CDHP)/奥替拉西(Oxo)进行治疗。
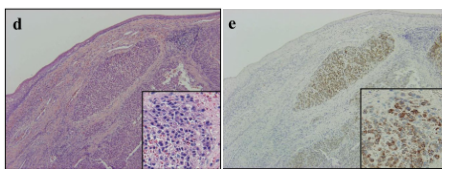
图5. 免疫组化染色发现肿瘤细胞的Hep Par-1染色阳性
咽部转移病灶切除术后两年,再次发现颈部淋巴结转移,患者进行颈部淋巴结清扫术。
移植肝随后发生了3次肝内复发,患者接受TACE以及局部消融治疗,效果良好。
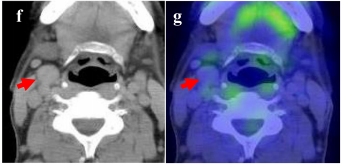
图6. 患者淋巴结转移
患者于3年前口服靶向治疗药物,咽部复发转移后实现12年零10个月生存期。
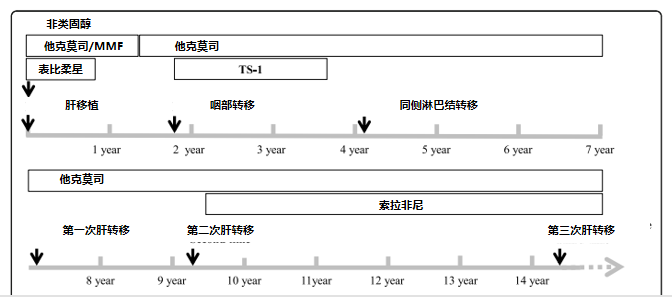
图7. 患者诊疗经过
杨欣荣医生点评
这位患者肝癌肝移植术后出现咽部转移后仍然存活12年,可以称得上是“医学奇迹”。肝癌肝移植术后发生转移复发是很常见的,需要临床医生极大的重视以及严密的疾病监测。但发生了复发转移也并不意味着“世界末日”,我们科室也有不少患者肝癌肝移植术后发生复发转移后,通过综合治疗达到长期带瘤生存的。所以只要移植术后早发现、及时对症治疗,患者就能够有可观的生存获益。
路径揭秘,癌细胞如何转移?
患者首次转移发生在咽部,这种转移十分罕见,除了本病例实现长期生存外,其他既往报告的病例均生存期不超过1年或生活质量差。
表1. HCC咽部转移患者特征
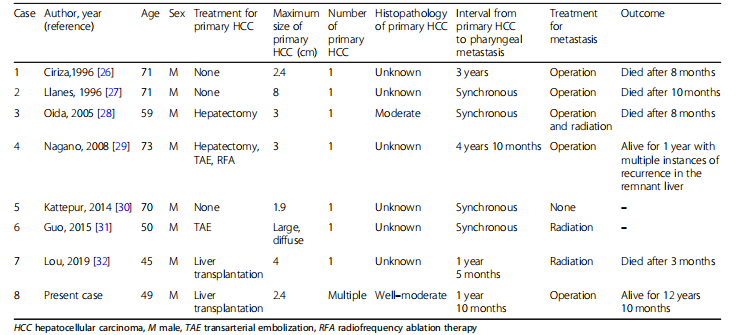
研究者分析原因后表示:由于咽部区域代表头部和胸部之间的边界,该区域的转移很难被发现从而造成漏诊,通常在其他器官发生转移后才能被诊断。
转移至咽部的机制尚存争议,据推测有两个主要途径:
肿瘤细胞可能通过腔静脉进入循环,并通过动脉系统循环扎根在到咽部;也有可能通过门-椎静脉丛,绕过肺部达到头颈部。
在这个病例中,转移首先发生在咽部息肉,且2年后局部复发发生在同侧淋巴结,在这期间其他器官包括肺的转移都没有发生。于是研究者推测:肿瘤细胞是通过椎静脉丛扩散至咽部和颈部的。
因此这个病例也提示临床医生:在转移复发高风险的人群中还应该包括咽部和颈部在内的影像学监测。早期发现转移复发并及时治疗,才能改善患者的预后。
更上一层楼,肝移植术如何规范?
我国是肝癌大国,而肝移植术作为终末期肝病患者的唯一选择,米兰标准执行太过严格,实际上只能解决大概20%的患者需求。
那么剩下80%的患者该何去何从?是现实而又残酷的问题。杨欣荣医生表示:随着循证医学证据的积累,我国也产生了基于中国患者数据的肝移植术标准,使更多患者能够因肝移植手术受益。复旦大学附属中山医院肝肿瘤外科每年肝移植手术量可达200-300例,患者预后也相当可观。
随着近几年器官捐献的人数越来越多,供体来源的增多解决了一部分患者的生存需求。但等待肝移植期间如何阻止患者肿瘤进展?肝癌肝移植术后患者的辅助治疗如何规范?什么样的患者能够真正从肝移植术中获益?这些问题亟待答案。
通过进一步分析HCC潜在有效生物标志物的分子特征,形成个体风险评估体系,更加精准地筛选能从肝移植获益的HCC患者,是众多研究者未来应该努力的方向。相信在未来,一定能形成肝癌肝移植术相关的全面诊疗指南,提高肝移植的治疗效果,使得更多HCC患者获益。
参考文献:
[1]Tohyama T, Sakamoto K, Tamura K, et al. Pharyngeal metastasis following living-donor liver transplantation for hepatocellular carcinoma: a case report and literature review. World J Surg Oncol. 2020;18(1):109. Published 2020 May 28. doi:10.1186/s12957-020-01873-0
[2]中国临床肿瘤学会(CSCO)原发性肝癌诊疗指南2020