重度营养不良双原发癌患者病例分享
患者男性,69,工人。
患者2020-01-31因“贲门癌”和“肝癌”在我院行“全胃切除伴食管空肠Y型吻合术+左半肝切除术+解剖性肝段切除术”。术中见左肝内叶触及5cm*4cm质韧肿瘤,右肝VI段触及5cm*5cm质韧肿瘤,右肝VIII段肝包膜表面触及2cm*2cm质韧肿瘤;贲门及胃小弯侧触及5cm质硬肿瘤,累及浆膜,胃小弯侧及肝十二指肠韧带多发肿大融合淋巴结。
患者术后仍有进食哽噎,02-14上消化道造影示吻合口炎症水肿,鼻肠营养管置入术后可管饲进少量流质饮食。既往乙肝病毒携带病史二十余年。
02-03术后病理:
1.贲门小弯侧溃疡型中分化腺癌;侵及浆膜下纤维脂肪组织,神经侵犯(+)。吻合口和淋巴结未见癌累及,大弯侧找见癌结节见癌组织。免疫组化标记:CK(+),CK20(+),CK8(+),Ki-67(+20%),AFP(-),HepPar-1(-),HER2(1+)。
2.左肝肿瘤5cm×4cm×2.5cm,中分化肝细胞性肝癌。
右肝6段肿瘤4.5cm×3.5cm×3cm,高分化肝细胞性肝癌。
右肝8段肿瘤2.5cm×2cm×1.5cm,高分化肝细胞性肝癌。
肝癌免疫组化标记:AFP(+),GPC3(+),CK8(+),CK20(部分+),HepPar-1(部分+),CK7(-),CK19(-),CD10(+),EMA(少数+),CD34(血管+),Ki-67(+70%)。
周围肝组织未见明确脉管内癌栓,微血管侵犯(MVI)=M0。
2020-03-25入住我科,查体:焦虑消瘦貌,重度营养不良(PG-SGA评级C级),鼻肠管通畅在位,余无阳性体征。诊断:1. 胃癌术后(pT3N1M0 ⅡB期);2. 原发性肝细胞癌术后(pT2N0M0 Ⅱ期);3. 重度营养不良;4. 食管空肠吻合口炎,鼻肠管置入术后;5.焦虑状态;6. 乙肝表面抗原携带者。
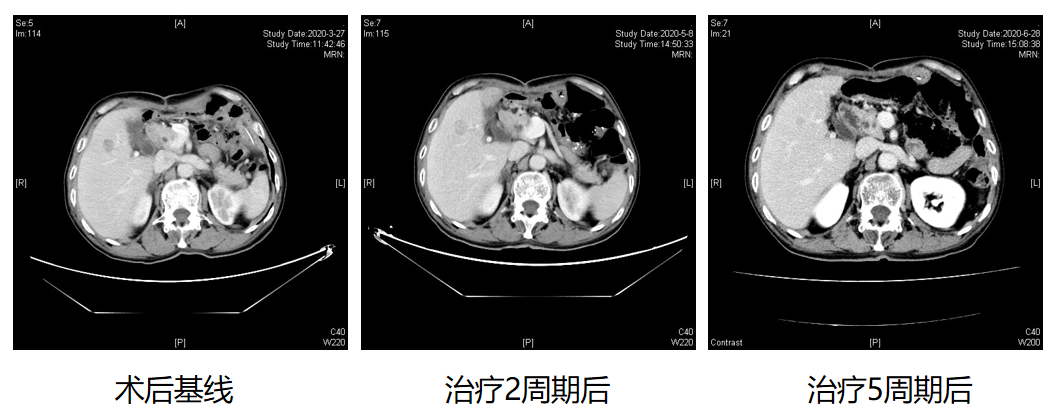
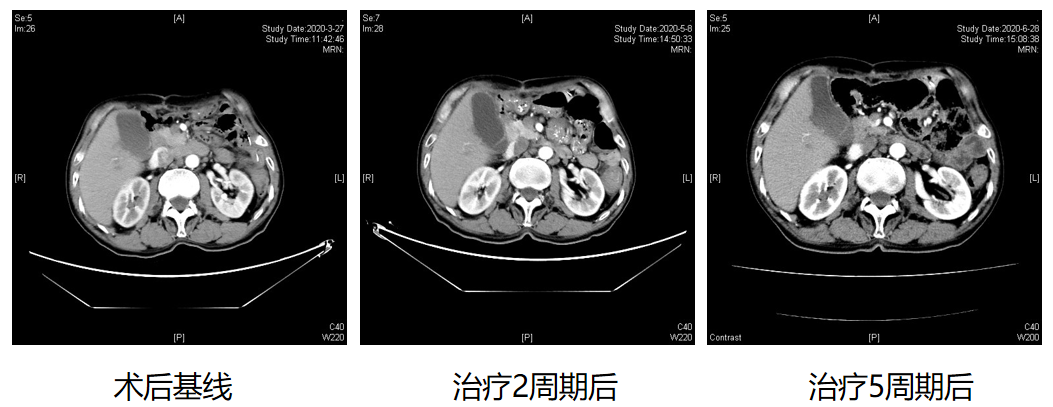
诊疗经过:03-27胸腹部CT:胃癌术后改变,吻合口管壁未见明显增厚;肝癌术后改变,残肝两枚异常强化结节,较本院01-19胸腹部CT老片相比为新发或增大,考虑贲门癌肝转移可能性大;肝脏术区可疑轻度强化,肝胰间隙及腹膜后肿大淋巴结。NGS检测:MSS、TMB低表达、PD-L1(-)。
●营养支持: 膳食指导 + 特医食品 + 部分肠内营养 + 部分肠外营养;
●代谢调节:支链氨基酸、烟酰胺、胰岛素等促合成代谢;
●修复消化道功能:鼓励下床活动,应用促肠动力和吻合口黏膜修复药物;
●心理支持:沟通病情,口服促进睡眠和抗焦虑药物;
●抗肿瘤药物治疗: 分别于04-01、04-20、05-09、05-25、06-11、07-06、08-03行FOLFOX方案化疗7周期,联合阿帕替尼靶向治疗至今;
●联合抗乙肝病毒治疗,定期随访HBV-DNA<10^3。
疗效评估:
●影像学检查提示,体内肿瘤病灶明显退缩。
●患者经口进食增加,血清白蛋白、前白蛋白水平恢复正常,营养状况PG-SGA评估B级,(晨起便后着单衣称重)体重由46.2kg增加至51.0kg,人体成分分析肌肉组织质量由35.4kg增加至39.4kg。
●焦虑状态明显改善,睡眠可,安眠药物和抗焦虑药物均已停用。
●活动量适中,生活质量明显改善。
肿瘤标志物:
03-26 CA199:49.86U/ml↑, CEA3.24ng/ml, AFP 116.90ng/ml↑ 。
05-05 CA199:44.39U/ml ↑, CEA6.42ng/ml, AFP 57.03ng/ml ↑ 。
06-09 CA199:53.32U/ml ↑, CEA 9.37ng/ml ↑, AFP 28.55ng/ml ↑。
06-27 CA199:53.17U/ml ↑, CEA10.85ng/ml ↑ ,AFP 30.02ng/ml ↑。
影像学评估:
●2周期后的05-08CT:残肝异常强化结节,考虑转移,部分较03-27CT片缩小;肝脏术区可疑片状轻度强化灶,肝胰间隙及腹膜后肿大淋巴结,较前相仿。
●5周期后的06-28CT:残肝多发异常强化结节较05-08CT扫描片比较缩小,肝右叶术区旁强化灶基本消失;肝胰间隙及腹膜后稍大淋巴结,较前缩小。

医者自评:
患者系胃癌和原发性肝细胞性肝癌双原发肿瘤患者,并且伴随重度营养不良的发生,临床状况差。需要考虑两个突出临床问题,其一,如何使其承受抗肿瘤药物治疗不良反应的“击打”;其二,需要兼顾两瘤种的生物学特点来选择抗肿瘤药物并制订合适的给药方案。
以循证医学证据为线索,我们选择可同时兼顾杀灭两瘤种的细胞毒药物 ----- 奥沙利铂和5-氟尿嘧啶,联合小分子抗肿瘤血管生成药物,制订了抗肿瘤药物治疗方案。同时运用营养代谢治疗、修复消化道功能、干预不良心理状态,并积极防治抗肿瘤治疗期间出现的不良反应,保证了抗肿瘤治疗的顺利实施。