膀胱癌多线化疗病例分享
患者,张xx,男性, 58,因“膀胱占位”于2016-05-05在外院接受“经尿道膀胱肿瘤电切术”,术后定期多次膀胱灌注吡柔吡星。2016-11-21当地医院膀胱镜做“膀胱多发性占位”病理组织学检查结果:膀胱浸润性尿路上皮癌,组织分化Ⅲ级。2016-12- 22上海某院接受“腹腔镜下全膀胱切除术+回肠膀胱术”,术后病理:膀胱高级别浸润性尿路上皮癌,约1cm×1cm×0.6cm,上皮呈乳头状、巢片状增生,核分裂像易见,侵及浅肌层,输尿管切缘、双侧输精管、精囊腺、前列腺组织未见癌累及。因出现反复泌尿系感染,2017-04-06在我院总部接受“双肾经皮穿刺造瘘术”,次年09-13在外院接受“腹腔镜下双侧输尿管离断成形术”。2019-03外院诊断“回肠膀胱与输尿管吻合处局部肿瘤复发”,上海十院基因检测:TMB 10.11,MSS,MDM2扩增,ARID1A突变。
入院查体:KPS评分80分,NRS评分:0分,BMI:16.69,BSA:1.51m2。PG-SGA营养状态评估:B级。全腹无明显压痛及反跳痛,腹腔造瘘袋内无血性液体,移动性浊音(-),双肾造瘘管引流通畅,双下肢不肿,NS(-)。入院诊断:膀胱癌术后复发;中度营养不良。
一线治疗:2019-05-21 “吉西他滨1.2d1,d8+卡铂500mgd2”化疗1周期,06-17 “吉西他滨1.4d1,d9+奥沙利铂200mgd2”化疗1周期。07-12胸腹部CT及盆腔MRI评估近期疗效为完全缓解(CR)。于07-12至10-05共计“吉西他滨1.4d1,1.2d14+奥沙利铂200mgd2”化疗4周期,III°血小板减少及白细胞减少,影像学评估CR。11月底出现造瘘口出血, 11-30胸腹部CT示回肠代膀胱壁增厚伴软组织肿块,考虑再次复发。
二线治疗:2019-12-04、12-29单药“白蛋白结合紫杉醇0.2d1,5”化疗2程,II度白细胞减少。2020-01-16胸腹部CT示病灶较前缩小,近期疗效评估稳定(SD)。01-18、02-26“白蛋白结合紫杉醇0.2d1,0.1d5”再次化疗2程,胸腹部CT示腹腔病灶增大,期间反复尿路感染,予以抗感染治疗。
患者二线治疗后进展,TMB>10,拟行免疫治疗,鉴于患者应用抗生素不足1月(末次使用抗生素时间2020.2.20),于2020-03-25、04-21 “吉西他滨1.4d1,1.2gd8+奥沙利铂200mg”化疗2程,并于2020-03-25起,开始予以补充益生菌、调节肠道菌群联合代谢调理治疗等处理。2020-05-19,胸腹部CT示代膀胱壁增厚伴软组织肿块形成,伴双侧输尿管盆腔段受侵、双肾积水,考虑术后复发,肿块较2020-01-16老片增大,近期疗效评估疾病进展(PD),造瘘口有出血。
三线治疗:2020-05-25“培美曲塞700mg+阿帕替尼0.25gQD”治疗,期间腹腔造瘘口间断有极少量出血,鉴于患者停用抗生素已3月,于2020-06-19、07-11行“PD-1抑制剂(信迪利单抗)200mg+阿帕替尼0.25qd+培美曲塞0.7”治疗2周期,造瘘口出血停止,2020-08-03CT评估近期疗效:部分缓解(PR)。
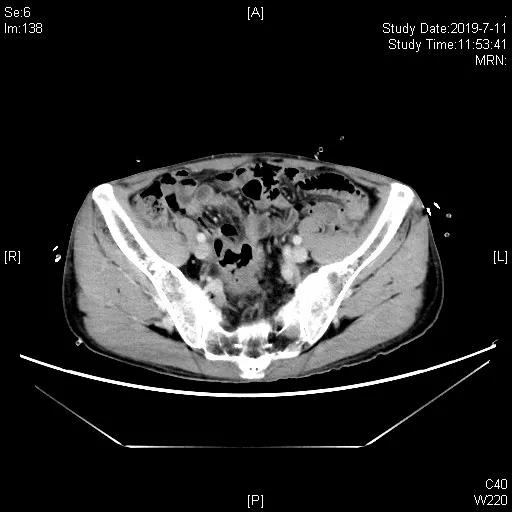
2019.7.11一线化疗2周期后
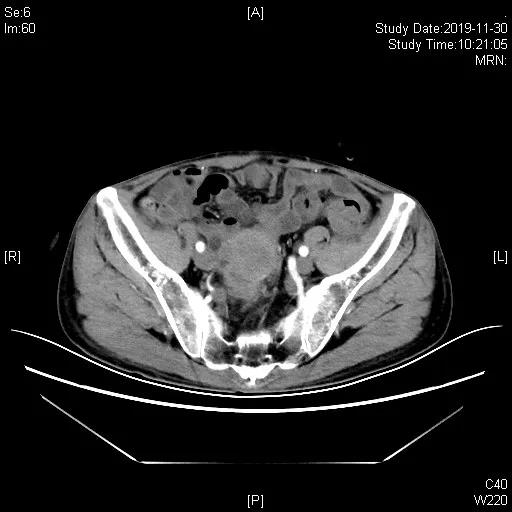
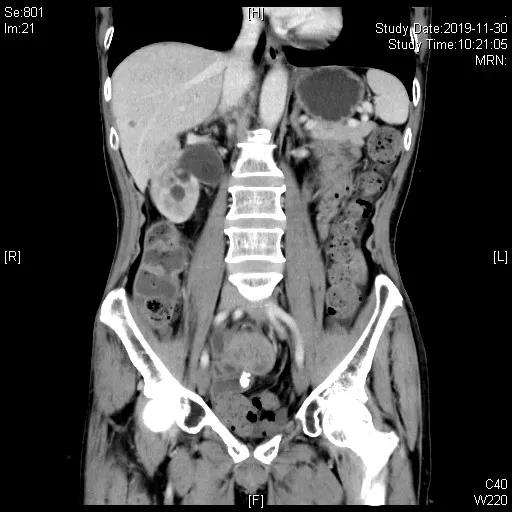
一线化疗6周期结束后40天评估,评估PD
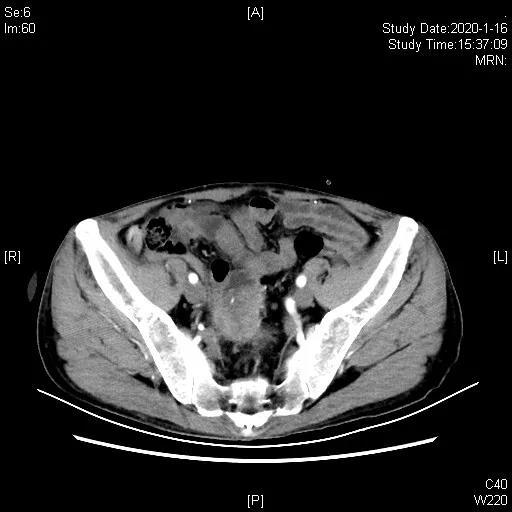
二线化疗2周期后,缩小,评估SD
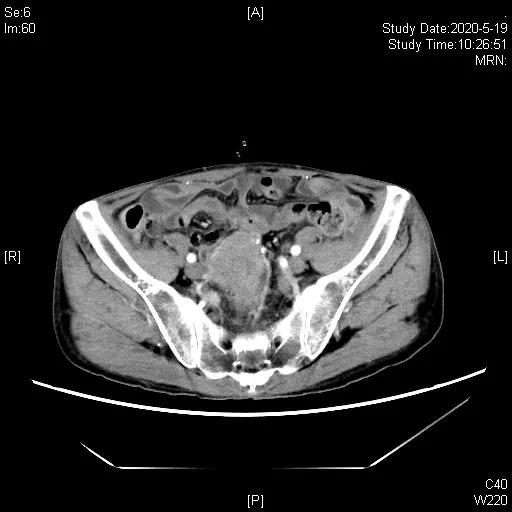
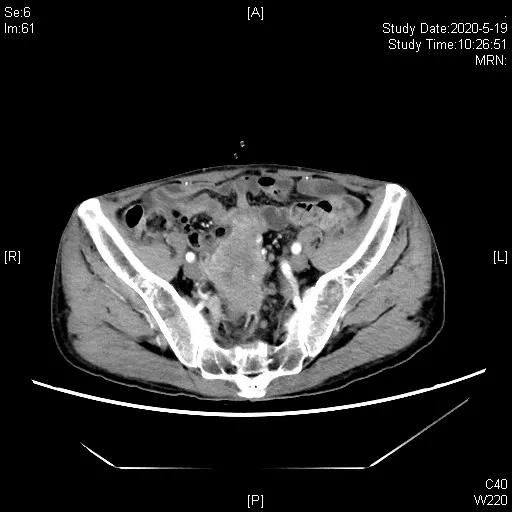
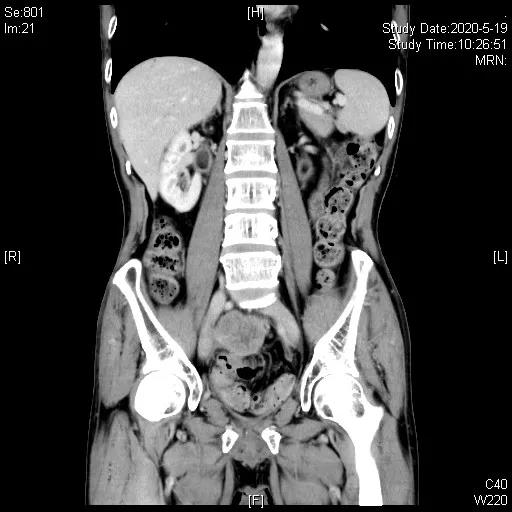
二线化疗4周期后,评估增大,PD
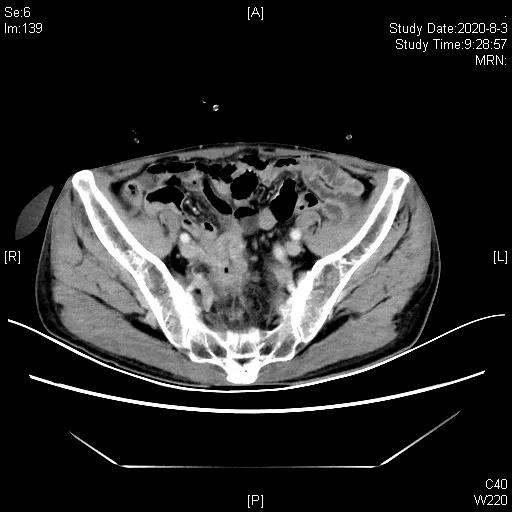
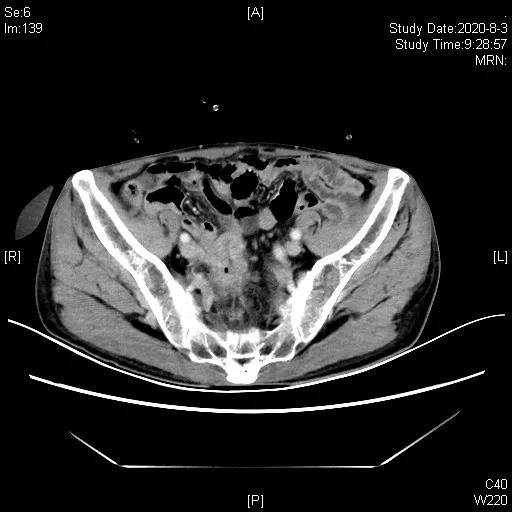
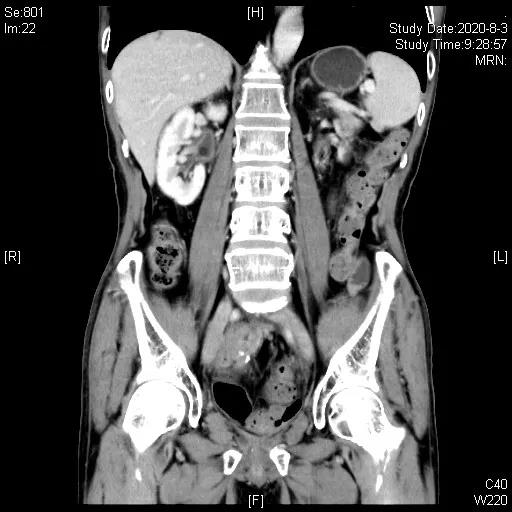
三线治疗3周期后,影像学评估缩小,PR
医者自评:对于反复应用抗生素患者,尽早予以调节肠道菌群、改善肠道菌群环境及代谢调理,减少患者使用抗生素率,为后续免疫治疗提供机会及提高免疫治疗疗效。患者基因检测示TMB 10.11,MSS, MDM2扩增 ,ARID1A突变。由于MDM2扩增提示使用单药免疫治疗与超进展相关,因此,联合抗血管生成及化疗可减少肿瘤超进展的发生概率。对于肿瘤相关出血,需结合患者病情及肿瘤有无侵犯大血管等因素,谨慎使用抗血管生成药物,有效的抗肿瘤治疗可根本上解决患者出血。

刘伟巍 主治医师
肿瘤营养与代谢治疗科
中国科学技术大学附属第一医院