全球首个肺癌免疫新辅助III期研究亮相,纳武利尤单抗联合化疗带来新突破
在刚刚结束的美国癌症研究协会(AACR)年会上,来自约翰霍普金斯医院的Patrick M Forde教授汇报了免疫联合化疗新辅助治疗可切除非小细胞肺癌(NSCLC)的III期研究CheckMate-816的首期结果。令人欣喜的是,在该研究中,PD-1抑制剂纳武利尤单抗联合化疗新辅助治疗NSCLC显著提高了病理完全缓解(pCR),且安全性良好,首次以大样本对照III期研究证实了免疫治疗在早期肺癌中的重要作用。对此,医学界肿瘤频道有幸邀请到上海交通大学附属胸科医院肿瘤科主任陆舜教授就该研究结果进行解读。

近年来,系统性治疗药物如免疫治疗、靶向治疗等方案在早期肺癌的探索已经成为全球肺癌领域专家的关注重点,其中以PD-1抑制剂为基础的方案(如免疫单药、免疫联合免疫及免疫联合化疗等)成为了临床研究热点。本次在AACR大会上公布的CheckMate-816 III期研究结果正是多年来免疫新辅助取得的首个III期阳性研究,意义重大。
CheckMate-816研究:为可切除肺癌带来疗效突破,大幅提高pCR和MPR
CheckMate-816是一项随机、开放标签、多中心的III期临床研究,旨在评估纳武利尤单抗联合化疗用于可切除NSCLC患者新辅助治疗的疗效和安全性。研究纳入358例患者,术前随机接受纳武利尤单抗360 mg联合含铂双药化疗(每3周一次,最多3个周期),或者单用含铂双药化疗(每3周一次,最多3个周期)。主要研究终点为由盲态孤立评审委员会(BIRC)评估的pCR和无事件生存期(EFS),次要终点包括由BIRC评估的主要病理缓解(MPR)、总生存期(OS)以及至死亡或远处转移的时间。探索性终点包括由BIRC评估的客观缓解率(ORR)以及PD-L1等预测性生物标志物。
pCR率是单用化疗的10余倍,
纳武利尤单抗+化疗缔造新高度
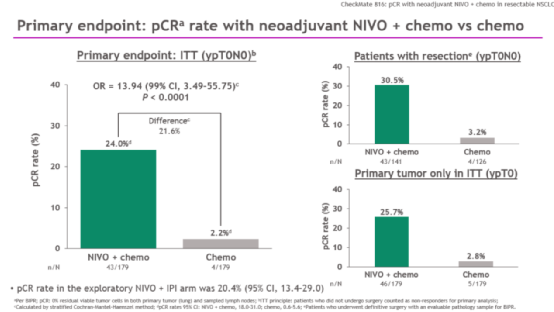
研究结果显示,术前接受纳武利尤单抗联合化疗组的pCR率达到24%,而单用化疗组仅为2.2%(OR=13.94,99%CI:3.49-55.75,p<0.0001)。pCR与患者手术预后可能密切相关,研究结果提示,经过纳武利尤单抗+化疗新辅助治疗后,pCR率提高10倍以上,提升显著。
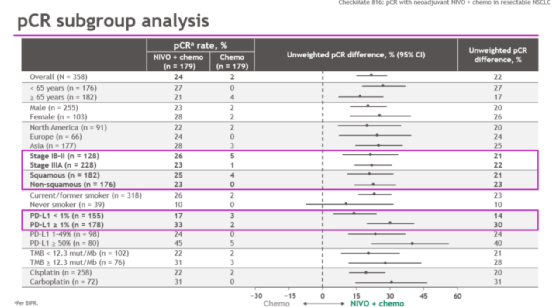
同时进行的亚组分析显示,无论患者疾病分期、组织学类型、肿瘤突变负荷(TMB)和PD-L1表达水平如何,纳武利尤单抗联合化疗均能显著改善pCR。这意味着,纳武利尤单抗+化疗新辅助治疗带来的疗效提升,不受到人群特征的限制,做到了全人群获益。
陆舜教授表示,“病理上的缓解分为pCR和MPR,pCR是指术后标本切片上未观察到有活性的癌细胞,MPR则是指癌细胞比例小于10%。乳腺癌的既往研究中证明,达到pCR的手术切除患者,其生存时间更长。2020年,肺癌的小样本研究提示,pCR与患者生存有直接相关,因此在新辅助治疗达到较高的pCR率,意味着患者的生存时间可能更长。希望CheckMate-816研究的高pCR率最终也能转化成生存获益。”
MPR提高近30%!
免疫+化疗做到多方位获益
在关键次要研究终点方面,纳武利尤单抗+化疗组的主要病理缓解(MPR)率是单用化疗组的4倍(36.9% vs 8.9%),即手术切除标本中的肿瘤细胞比例降低到≤10%的患者大幅提升。在接受了手术切除的患者中,纳武利尤单抗+化疗组的MPR率也同样显著高于单用化疗组(46.8% vs 12.7%)。
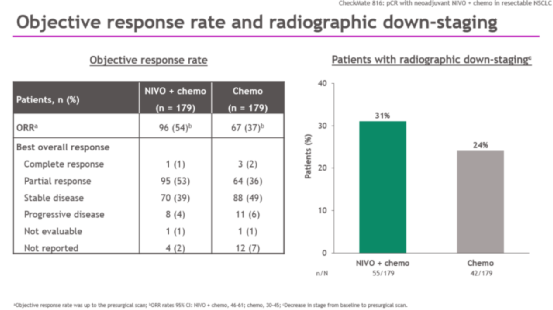
此外,纳武利尤单抗+化疗组的ORR也得到了改善,达到54%,单用化疗组为37%。经影像学评估降期的患者,纳武利尤单抗+化疗组和单用化疗组的ORR分别为31%和24%。另外,纳武利尤单抗+化疗组的ctDNA清除率显著高于单用化疗组(56% vs 34%)。分析两组ctDNA清除和未清除患者的pCR率发现,ctDNA清除与pCR有关,研究中展现出来的纳武利尤单抗+化疗组对两者带来一致的改善,充分显示出新辅助免疫联合对肿瘤细胞的清除更加彻底,为患者的长期预后带来可能。
联合方案安全性良好,
未发生治疗相关死亡
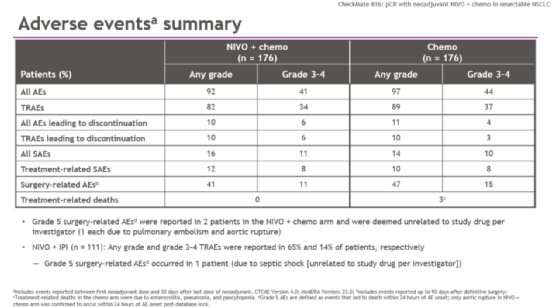
在安全性方面,纳武利尤单抗+化疗组和单用化疗组的3-4级治疗相关不良事件的发生率分别为34%和37%。纳武利尤单抗+化疗组未发生治疗相关死亡。患者整体的耐受性良好。
1+1>10,纳武利尤单抗+化疗
开启早期肺癌新诊疗模式
陆舜教授回顾,“本次CheckMate-816研究中免疫联合化疗的pCR率达到24%,是化疗的10余倍。从数值上来看,已经呈现出‘1+1>10’的结果。此外,研究显示,不同性别、年龄、分期、不同组织学类型、TMB和PD-L1表达的患者中表现出一致的获益。该研究为可切除NSCLC患者的新辅助治疗提供了新的选择,期待另一主要终点EFS的最终结果。”
总的来说,CheckMate-816研究迈出了免疫新辅助治疗的第一步,希望未来有更多新辅助免疫治疗研究的结果,为手术时机、疗效评估体系、预测标志物等问题带来确切的答案,为早期NSCLC患者搭建全新、安全、高效的治疗模式。
免疫治疗仅是展现“冰山一角”,
更多惊喜有待探索
免疫治疗在临床应用的时间不过几年,仍有许多“未解之谜”和值得期待的发展前景。陆舜教授认为:
图片
PD-1/PD-L1抑制剂只是免疫治疗当中的一种手段,还有其他约40个作用靶点以及细胞疗法等治疗方式。免疫治疗的冲锋号角已经吹响,今后将广泛应用于实体瘤中,其在肺癌的未来发展方向有几方面值得期待:
①转移性的肺癌患者通过免疫治疗能否达到根治?或做到长生存?目前数据显示,患者用免疫治疗2年后停药,有很大部分人群在5年时肿瘤不复发。
②哪些人群能够获益?如同CheckMate-816研究中我们关注点在于什么特征患者可以达到pCR,免疫治疗相关生物标志物的研究成为全球研究的热点。
③免疫联合免疫是否带来更好的获益?为了做到‘去化疗’或逐步减少化疗,免疫联合治疗还有许多值得探索的地方。
总之,免疫治疗方兴未艾,希望免疫治疗能让包括肺癌在内的实体瘤成为‘慢性病’,并助力达到‘健康中国2030’的目标。