致死率 50%!这个免疫治疗不良反应该如何诊治?
随着肿瘤免疫治疗如火如荼地开展,临床应用中也不可避免会遇到抗 PD-1/PD-L1 和抗 CTLA-4 抗体的不良反应。作为一种少见但十分凶险的不良反应,本文重点介绍一下免疫检查点抑制剂(ICI)相关心肌炎的诊治。
ICI 相关心肌炎的特征
ICI 相关心肌炎属于 ICI 的少见毒性之一,发生率 0.06%~3.8%,但致死率高达 39.7%-50%。发生时间多在首次用药后 15 天 ~30 天,常呈急性或爆发性发作的特征。
ICI 相关心肌炎的临床表现
ICI 相关心肌炎的症状可能为非特异,主要包括胸痛、活动时呼吸困难、肺水肿、双下肢水肿、心悸、心律不齐、急性心衰等表现,且在数天或 1~2 周内迅速加重,甚至出现心源性休克或心脏骤停。
ICI 相关心肌炎的实验室检查
1 血肌钙蛋白轻至中度升高,但不符合急性心肌梗死的升降规律;BNP 或 NT-proBNP 进行性升高。
2 心电图检查可见 ST-T 改变,部分导联 R 波消失 Q 波形成,甚至 QRS 波增宽,可能合并多种心律失常,如室性早搏、持续性室速等。
3 超声心动图检查可见左室壁普遍或节段性运动减低,心腔多无明显扩大,左室(可能合并右室) 射血分数减低,伴或不伴中重度瓣膜关闭不全。
4 冠脉增强 CT 或冠状动脉造影无阻塞性冠状动脉疾病证据。
5 心脏增强核磁共振可见心肌水肿和/心肌内延迟强化,左室射血分数轻中度降低。
6 心内膜活检可见心肌细胞变性、坏死、纤维化,以及 T 淋巴细胞浸润,有个案报道可见多核巨细胞心肌浸润。
ICI 相关心脏不良作用诊断流程
当患者使用 ICI 后出现胸闷、胸痛、气促、心悸等表现或心电图出现传导异常的改变、心脏彩超提示射血分数的下降时,应尽快完成血沉、C 反应蛋白、心肌酶、心肌损伤标志物、BNP、Pro-BNP、心电图、超声心动图等无创评估,并动态监测以评估病情严重程度。如果临床不能除外冠状动脉缺血的情况,应完善冠状动脉造影或冠状动脉增强 CT。除外冠状动脉阻塞性病变后考虑心肌病变,需尽早完善增强心脏核磁共振;如患者合并明显的血流动力学异常或新发严重室性心律失常、II 度及以上房室传导阻滞等情况,在给予充分支持治疗同时有条件时应行心内膜活检进一步明确诊断。

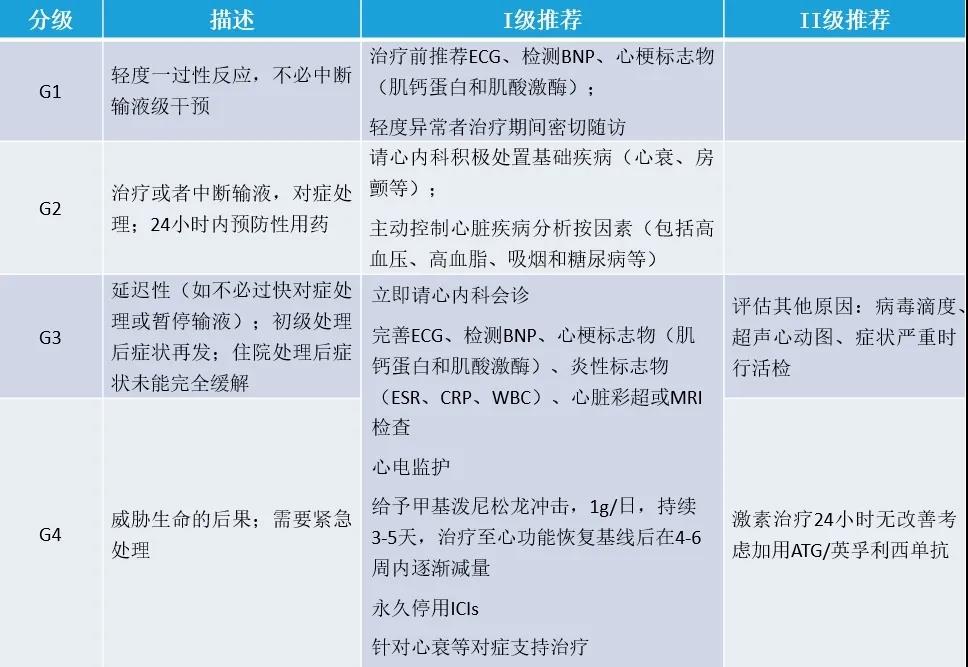
ICI 相关心肌炎的分级及治疗
病情严重患者(有心律失常、心肌标志物和超声心动图异常,但血流动力学稳定)和危及生命者(出现恶性心律失常、严重心肌病和血流动力学异常),均需要立刻停用 ICI 治疗,尽早给予甲基强的松龙每日 1 g 冲击治疗,持续 3~5d 直到病情开始好转后减量。
危及生命的患者给予甲基强的松龙冲击治疗后如 24 h 内病情无缓解迹象,可加用人免疫球蛋白以及抗人胸腺免疫球蛋白或英夫利西单抗治疗,而近期也有个案报道提示血浆置换或其他一些抵抗炎症因子的生物制剂可能有效。
如果患者出现持续顽固性心力衰竭除血管活性药物外,可以试动脉内球囊反搏或体外膜肺氧合支持治疗。
ICI 相关心肌炎的高危人群
目前尚无对 ICI 相关心肌炎高危人群的高质量研究,但是以下人群可能需要格外关注。
联合应用 ICI 药物或应用 ICI 药物同时合并使用其他心脏毒性药物(如 VEGF 酪氨酸激酶抑制剂);
有使用蒽环类药物或其他心脏毒性药物病史;
出现 ICI 药物其他系统相关毒性尤其是骨骼肌和神经系统病变时要特别注意是否合并心脏副作用;
既往患有自身免疫性疾病(如系统性红斑狼疮、类风湿关节炎、结节病),有基础心脏疾病(如冠心病、心力衰竭、心肌炎、化疗后心力衰竭病史)。
ICI 使用前的基线检查
2019 年免疫检查点抑制剂相关毒性管理指南推荐使用 ICI 前需完善的基线检查如下:
I 级推荐检查心肌酶谱、心电图、超声心动图了解射血分数;
II 级推荐检查心梗标志物(例如 cTnl)、NT-ProBNP/BNP;
III 级推荐完善 24 小时动态心电图。