将“冷”肿瘤变“热”,新的免疫肿瘤学组合攻克比“癌王”还凶险的脑瘤
作为最常见的恶性脑肿瘤,脑胶质瘤恶性程度高、生长快、病程短、术后易复发且高致残,被认为是神经外科治疗中最棘手的难治性肿瘤之一。近年来,脑胶质瘤的发病率以每年1%~2%的速度递增,多见于十几岁的青少年和40岁以上人群。
其中,胶质母细胞瘤(GBM)是脑胶质瘤中恶性程度最高的,占所有胶质瘤的一半和所有原发性脑肿瘤的15%。即便手术切除很干净,到肿瘤复发时间的平均时间仅为6.9个月,中位生存期仅为14.6个月,5年生存率只有4.7%,尚不及肺癌5年生存率的1/3,预后极差。

但由于胶质母细胞瘤具有强烈的免疫抑制肿瘤环境,致使其对常规的免疫疗法反应有限,因此被称为是免疫治疗的“沙漠”。近年来,很多科学家已经尝试使用免疫增强疗法药物来治疗这种肿瘤,但是都没有达到预期的效果。
据无癌家园获悉,就在近日,来自瑞士的科学家使用一种新型的免疫肿瘤学组合——细胞因子融合抗体疗法,成功攻克了小鼠胶质母细胞瘤,为人体试验奠定了基础。
新的免疫肿瘤学组合攻克胶质母细胞瘤
2020年10月7日,《科学转化医学》杂志刊登了一个最新临床前研究,由瑞士苏黎世大学医院、苏黎世大学等机构的科学家们共同尝试将细胞因子与抗体融合,以对抗肿瘤。研究显示,这种疗法能够共同激发免疫系统更强烈地攻击肿瘤,甚至完全消除肿瘤。

试验中使用的该药物能够减缓胶质母细胞瘤小鼠模型中肿瘤的生长,并增强了免疫细胞到达患者脑部肿瘤的能力。
研究人员解释道,胶质母细胞瘤被认为是一种免疫学的“沙漠”。促炎细胞因子是免疫系统的‘主要调节剂’,可以使肿瘤从‘冷’变‘热’——发炎。
研究人员共测试了三种不同的细胞因子与特异靶向胶质母细胞瘤的抗体结合:IL-2(白细胞介素-2)、IL-12(白细胞介素-12)、TNF(肿瘤坏死因子),结果发现抗体与IL-12或TNF融合,再给予小鼠静脉注射,可使抗体在胶质母细胞瘤中积累,减缓肿瘤生长,而且其中有40%的小鼠被治愈了。

而且为了确定抗肿瘤反应是否延续,研究人员在初始治疗180天后,再次将胶质母细胞瘤植入小鼠体内。结果显示,未经进一步治疗的小鼠仍然能受到保护。
后来TNF免疫细胞因子治疗被应用于3名胶质母细胞瘤患者中,幸运的是,此疗法是安全的,免疫细胞能够最大程度地渗透到肿瘤环境中,其中2名患者的肿瘤在半年内保持稳定,目前该研究也在招募更多患者,让我们拭目以待这种疗法的良好疗效吧。
国际新型细胞免疫疗法或延长脑瘤患者存活期
据新华社8月18日报道,澳大利亚伯格霍弗医学研究所开发出一种新的细胞免疫疗法,在临床试验中延长了多形性胶质母细胞瘤患者的平均存活期。相关论文已发表在新一期美国《Journal of Clinical Investigation(临床检查杂志)》上。

该机构教授拉吉夫·康纳和同事一起开发出一种新的细胞免疫疗法,在临床治疗中先提取患者血液样本,将其中的人体T细胞经人工强化后再重新输入患者体内,使其可以识别并杀灭巨细胞病毒。此前有研究认为,多形性胶质母细胞瘤发病可能与巨细胞病毒感染有关,因为巨细胞病毒在患者癌细胞中表达率极高。
在一期临床试验中,25名已完成手术等常规治疗的多形性胶质母细胞瘤患者接受了这种免疫疗法作为辅助治疗。结果显示,这些患者平均存活期提高至21个月,较目前该类型脑癌患者平均存活期有提升,而且该疗法对于患者是安全的。研究人员表示将进一步改善该疗法。
溶瘤病毒新突破!凶险脑癌3年生存期翻了5倍!
除了上述研究外,免疫疗法的另一个主角——溶瘤病毒,在脑瘤的治疗发展史上也功不可没。这种疗法主要是科学家们将经过改造的病毒注射到人体内,以激活T细胞为主导的免疫反应,从而杀死癌细胞。而这正是攻破胶质母细胞瘤的关键所在。
2018年6月26日,一篇发表在顶尖医学杂志上的《NEJM》上的研究引起广泛关注,美国杜克大学癌症研究所的科学家们,采用一种经过改造的脊髓灰质炎病毒(PVSRIPO),显著延长了脑胶质母细胞瘤患者的生命。

试验结果:
治疗组的中位生存期为12.5个月,与11.3个月的历史数据相差无几;
在2年这个节点,治疗组的生存率为21%,比历史数据(14%)高出50%;
在3年这个节点,治疗组的生存率同样为21%,而历史数据仅为4%。这意味,经过病毒的治疗后,3年生存率猛增5倍。
截止2018年3月20日,8名患者对治疗产生治疗应答,2名患者的脑胶质瘤病灶完全消失,达到了完全缓解!目前,PVSRIPO正在美国几所知名的癌症中心,包括麻省总医院,丹娜法伯癌症研究所等进行二期临床试验,仍在招募中。要想了解更多关于溶瘤病毒的国内外临床研究请咨询无癌家园医学部400-626-9916。
新型树突细胞疫苗曙光出现,15个月总生存期达76%!
2020年4月8日,新型树突细胞疗法AV-GBM-1的II期临床试验数据公布,研究显示此款新型疫苗对延长新诊断的胶质母细胞瘤患者的中期总体生存期展现出极大的潜力。
在接受AV-GBM-1治疗的50例可评估患者的15个月的总生存率为76%,而对照组的287例接受标准治疗的患者的12个月和15个月的总生存率分别为61%和48%。这表明,接受AV-GBM-1治疗的患者15个月的总生存率提高了28%,疗效格外显著。
AV-GBM-1是一种患者自体的特异性树突状细胞疫苗,旨在利用患者自身的免疫系统来寻找并消灭癌细胞这种树突细胞疫苗能够携带术后肿瘤组织中提取的特定抗原信息,注射后,将抗原信息传递给T细胞,激发起杀瘤活性。针对患者的自体疫苗虽然在逻辑上很复杂,但是是一种可行的方法,能够与替莫唑胺和放射治疗同时进行;也可以从化疗和放疗中恢复后再注射AV-GBM-1疫苗。患者如果能够成功进行单科白细胞收集,则年龄在70岁以下都有资格参加研究。
这种疗法理论上适用于所有的实体肿瘤,因此除胶质母细胞瘤外,Aivita Biomedical公司还正在进行其他2种AV-GBM-1在其他肿瘤类型中的临床试验。
黄金搭档出击!CAR-Ts+BiTE双剑合璧“咬死”脑瘤
2019年下半年发表于《自然》子刊《Nature Biotechnology》上的一篇论文中,来自哈佛医学院麻省总医院的科学家们展示了一项抗击大脑恶性肿瘤的研究结果。他们结合CAR-Ts和BiTEs两种抗癌新技术,对胶质母细胞瘤展开有效攻击。利用可产生双特异性抗体的新型CAR-T细胞进行治疗,在80%的小鼠中,脑内的肿瘤完全消失!

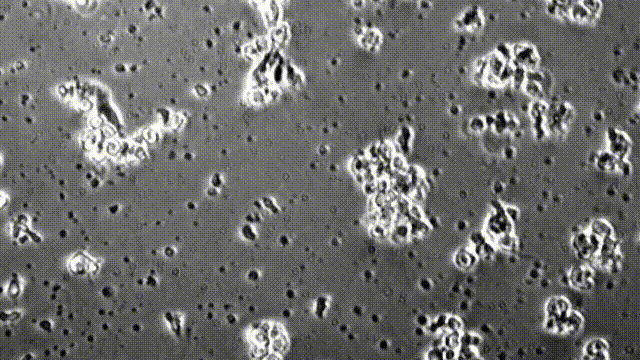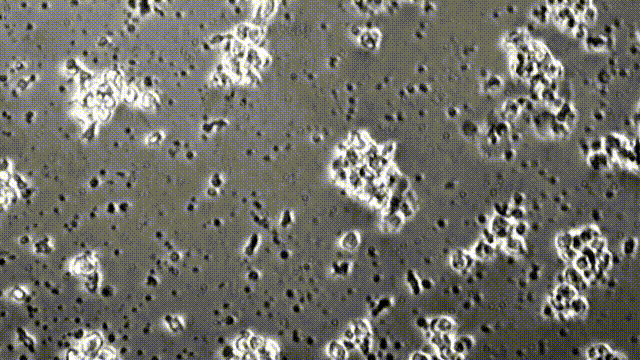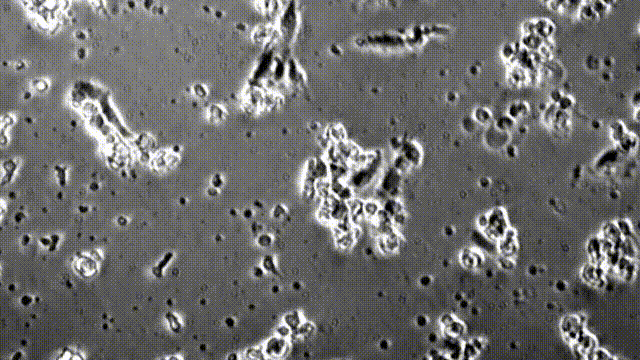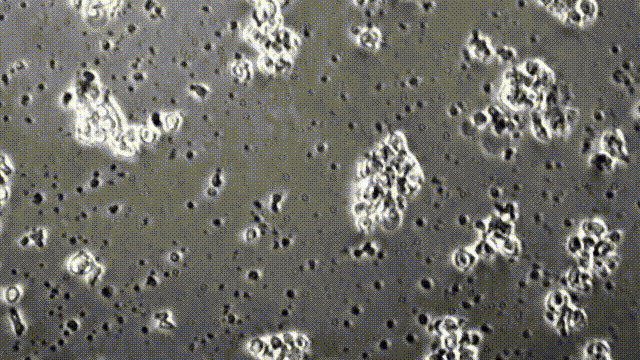
图为在显微镜下,CAR-T细胞正在破坏胶质母细胞瘤细胞
研究团队在胶质母细胞瘤小鼠模型中检验了这种新CAR-T细胞的治疗潜力。他们在免疫缺陷型小鼠脑中植入了人脑胶质瘤细胞,然后把分泌BiTE的CAR-T细胞注入小鼠体内,同时靶向表达EGFRvIII和EGFR的肿瘤细胞予以打击。经过3周时间,80%的小鼠表现出了“完全缓解”,体内已经看不到肿瘤!

图示分泌BiTE靶向EGFR的CART-EGFRvIII细胞,让小鼠脑内的肿瘤在3周之内显著缩小甚至完全消失
除了上述提到的比较突出的研究外,CAR-T治疗脑瘤的主要靶点还包括HER2等,由于是临床前研究,小编不一一赘述。目前国内正在积极开展关于实体瘤的CAR-T临床研究,不仅仅适用于脑瘤患者(400-626-9916)。
小编有话说
恶性脑瘤,尤其是胶质母细胞瘤虽然是最常见的恶性肿瘤,5年相对存活率仅有6.8%,但相信在不久的将来定会涌现出越来越多的治疗新技术和新型药物针对难治性、转移性脑瘤,而且本文中提到的各类新的研究也不会止步于此,我们共同期待未来越来越多意想不到的临床研究成果。
参考文献
1.https://stm.sciencemag.org/content/12/564/eabb2311.editor-summary
2.https://corporate.dukehealth.org/news/poliovirus-therapy-recurrent-glioblastoma-has-3-year-survival-rate-21
3.https://www.fiercebiotech.com/research/new-immuno-oncology-combo-attacks-glioblastoma-mice-and-paves-path-to-human-trials