我国首例激光微创技术损毁脑肿瘤手术 八成脑部病症适用
一想到开颅手术,患者和家属不免会有手术风险高、后遗症多等疑虑和担忧。
2020年9月27日,赵国光教授完成了我国第一台利用激光微创技术损毁脑肿瘤的手术。
传统手术需要在病人颅顶打开5厘米的骨窗,而这台微创手术只需要打开一个直径几毫米的细孔。
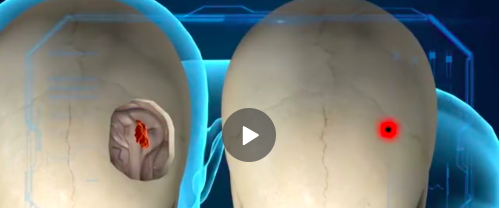
脑微创手术的特点是伤口小、精准度高,还可以减少医源性的手术外伤。
早期的大开颅术,病患因为医源性外伤所造成的并发症应是较高的。
而现代化的理想脑部微创手术则有以下原则:
1. 较小的颅骨切开。
2. 较少的软组织伤害。
3. 较短时间且温和的术中脑组织牵引(retraction)。
4. 较少的脑组织切开。
5. 较少的失血。
6. 较短的麻醉时间。
其实,可以说整个脑部微创手术的进步与发展就相当于手术医学的进步史。
术前诊断技术的进步
术前诊断可分临床诊断及影像诊断两方面。
在临床诊断方面,基础生理学及解剖学的研究贡献很大。
例如:1934年Landis有关脑微血管通透性的研究,1959年Liljequist有关脑脊髓液动力学及脑室结构的探索等。
在影像诊断方面,1918年Dandy创始脑室显影术,1927年Moniz发明脑血管摄影术,经1953年Seldinger及1975年Djindjian的改良至今仍占重要的角色。
20世纪70年代计算机断层摄影,20世纪80年代磁振造影术包括磁振血管摄影术的运用,使影像造影的重要性更加彰显。三度空间立体影像术,如计算机断层立体造影术的运用,使影像诊断更上层楼。
术前诊断技术的进步,对手术的成功率影响至大。
第一,它使得病灶得以早期诊断,在病灶较小的时候进行手术,自然成功率较高。第二、它提供了术前对病灶本身病理鉴别诊断的信息,同时可以了解病灶与其邻近神经组织的相对解剖关系,可做准确的手术路径计划,大大的减少了医源性手术伤害。
术中仪器设备的进步
发明和引进神经外科手术专用的仪器设备是十分重要的。
在新进的显微镜协助下,神经外科医师可在放大相当倍数的视野世界中,对脆弱又精密的脑内组织进行精密的手术,使不小心伤及神经的危险减低许多。
1977年Apuzzo开始使用内视镜配合显微镜进行手术。
内视镜的最大优点是提供强力的光源,同时可以利用侧光系统检视直线光源所照射不到的方位。在最新的微创手术中它的角色将日渐重要。
另外,立体定位仪自1930年代由瑞典Lars Leksell开始研发使用,用以在手术中精确的解剖定位。
立体定位用于脑部手术中深且小的病灶时帮助尤大,可以明显减低医源性伤害。
神经外科医师手术技巧及策略的进步
如何将仪器的优点用到病人身上,就须要神经外科医师的策略和手术技巧了。
传统的大开颅术应该进展成越小越好,然而小开颅术虽然有较少的医源性伤害,却也有它的缺点。
20世纪70年代的显微镜手术就发现下列缺点:
1. 手术被限定在较狭窄的空间中,当进行深部手术时邻近的重要组织,如脑干部、颅底血管及神经较易受到伤害。
2. 须较多及较强的脑组织牵引以打开手术视野。
3. 当手术及颅底部病变时,须移除部分健康的颅骨,容易造成脑脊髓液鼻漏、感染及美观上的缺憾。
不过,在近三十年的努力中,技术的进步已使得小开颅术的微创技术逐渐达到纯熟的境界。
首先是立体定位技巧的运用。
术前的精确定位使神经外科医师可以选定一条比较安全,不会伤害重要脑组织的手术路径,以最小的开颅术达到手术病灶。
在手术中使用的有立体定位雷射光导引系统,及最新发展出的立体定位计算机导航系统(Navigator system),此系统可以将病灶的磁振造影信息输入计算机,在手术过程中经由计算机导航定位,同步得知手术部位在影像中的位置。
其次是钥匙孔迷你开颅术(Keyhole craniotomy)的运用。
此开颅术只须约3x2公分的颅骨切开就可以进行深部病灶手术,如同由门缝钥匙孔可以观测房间内相当大范围的视野一般。
经过解剖学的研究及临床经验,Perneczky归纳出四条常用的路径,这些选定的路径的共同点是仅须很小的颅骨切开,同时对脑组织所须的牵引极小,自然医源性伤害也相对的减少。
最后是神经内视镜快速的发展与使用。
最初神经内视镜只能应用在充满脑脊髓液的脑室内,用以观察脑室内病灶。
随着仪器的进步,当它具有抽取、烧灼及剪切功能后,进一步被用在脑室内脑瘤的切片及切除,大脑导水管阻塞的打通及水脑症的治疗。
目前约有八成的脑部病灶可利用此项微创手术治疗,如脑下垂体肿瘤、颅底脑膜瘤、胶质细胞瘤、转移性深部脑肿瘤、出血性脑中风及三叉神经痛等。
目前国内外并未定论适用此手术的肿瘤大小。理论上而言,肿瘤较大、手术时间会较长、病人麻醉的时间与风险也倍增,但仍要视肿瘤的位置而定。
插图来源:《生命缘》
参考文献
1. Burks, J. D., Conner, A. K., Bonney, P. A., Glenn, C. A., Smitherman, A. D., Ghafil, C. A., ... & Sughrue, M. E.(2018). Frontal keyhole craniotomy for resection of low-and high-grade gliomas. Neurosurgery, 82(3), 388-396.
2. Baby, B., Singh, R., Suri, A., Dhanakshirur, R. R., Chakraborty, A., Kumar, S., ... & Banerjee, S.(2019). A review of virtual reality simulators for neuroendoscopy. Neurosurgical review, 1-18.
3. Shim, K. W., Park, E. K., Kim, D. S., & Choi, J. U.(2017). Neuroendoscopy: current and future perspectives. Journal of Korean Neurosurgical Society, 60(3), 322.
4. Subotyalov, M. A., & Sorokina, T. S.(2019). The history of the development of neuroendoscopy. History of Medicine, 6(3), 158-162.
5. Garza, D. N., & Jimenez, D. F.(2018). History of Neuroendoscopy. Endoscopic Neurological Surgery, 37, 1.